RELATO DE CASOS
COLITE CÍSTICA PROFUNDA. RELATO DE CASO
Colitis Cystica Profunda. Case Reporte
Felipe FelÍcio1; JosÉ Mauro dos Santos1; JoÃo Carlos Costa de Oliveira1; Humberto Fenner Lyra Junior1; Ilario Froehner Junior2; Sergio Campos Mello Jr3
1Serviço de Coloproctologia do Hospital Universitário da Universidade Federal de Santa Catarina (HU - UFSC);
2 Residente de Cirurgia Geral do HU - UFSC; 3 Residente de Cirurgia do Aparelho Digestivo do HU - UFSC.
FELÍCIO F; SANTOS JM; OLIVEIRA JCC; LYRA JUNIOR HF; FROEHNER JUNIOR I; MELLO JR SC. Colite Cística Profunda. Relato de Caso. Rev bras
Coloproct, 2009;29(3): 377-381.
Resumo: A colite cística profunda consiste na presença de cistos submucosos, contendo muco, principalmente no reto e no
cólon esquerdo. De etiologia controversa, com pouco mais de 200 casos relatados na literatura mundial. Tem importância pela
capacidade de mimetizar neoplasia maligna colorretal. Descreveremos um caso de colite cística profunda localizada no reto e
submetida a tratamento cirúrgico, seu acompanhamento pós-operatório e revisão da literatura.
Descritores: Colite, cistos, muco, hemorragia gastrointestinal, reto.
INTRODUÇÃO
Colite cística profunda é doença colorretal
benigna e rara, tendo sido descritos pouco mais de
200 casos na literatura médica indexada
(1).
Caracteriza-se microscopicamente pela presença de cistos submucosos repletos de muco e
apresenta-se macroscopicamente sob a forma de
pólipos sésseis e lesões elevadas com mucosa
suprajacente edemaciada podendo apresentar ulcerações
(1,2,4). Localizadas isoladamente no reto em mais de 70%
dos casos, associadas ao cólon esquerdo em 14,58%,
podendo acometer difusamente o intestino grosso
(8).
De forma geral, não apresenta preferência
por gênero, com ampla faixa etária de incidência,
predominando em pacientes entre a terceira e quarta
décadas (7), pode estar presente desde os primeiros anos
de vida, já relatado caso em paciente de 04 anos
(4).
Suas manifestações clínicas variam de
lesões assintomáticas a quadros de sangramento retal
(68%), eliminação de muco (43%), tenesmo (13%) e dor
abdominal (12%) (4).
A colite cística profunda ganha importância
por suas características clínicas e
morfológicas, mimetizando a neoplasia maligna colorretal
(5).
RELATO DE CASO
Paciente masculino, 25 anos, mecânico
industrial, previamente hígido, comparece ao ambulatório
de Coloproctologia do Hospital Universitário da
Universidade Federal de Santa Catarina queixando-se
de hematoquezia há 01 ano associada a mucorreia
esporádica. Sem outras queixas ou comorbidades.
Traz retossigmoidoscopia e colonoscopia já
realizadas em sua cidade (Figura 1), que descrevem
02 lesões polipóides sésseis, de superfície lisa,
coloração rósea, com cerca de 04cm de diâmetro localizadas
a 05cm da margem anal, onde foram tomadas biópsias
e cujo exame anátomo-patológico concluiu ser
um adenoma viloso com atipias discretas (Figura 2).
|
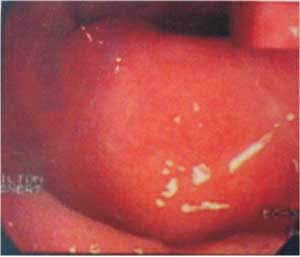
Figura 1 - Imagem colonoscópica do pólipo, indicando sua
situação submucosa no reto. |
|
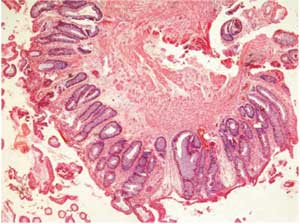
Figura 2 - Microscopia da biópsia, demonstrando
aspecto adenomatoso viloso (pequeno aumento). |
No exame proctológico havia plicomas anais
à inspeção e ao toque retal lesão elevada,
endurecida, bem delimitada, indolor, fixa à parede retal
ântero-lateral direita, iniciando a 02cm e estendendo-se até
07cm da margem anal.
Diante desse exame proctológico e
resultado histopatológico indicamos ressecção local da lesão,
por via transanal. O paciente foi internado às vésperas
do procedimento para preparo de cólon e submetido
a ressecção local com sutura primária (Figuras 3 e
4). Evolui no primeiro dia pós-operatório com
enterorragia volumosa necessitando de reintervenção cirúrgica
e hemostasia de um vaso com sangramento ativo na
ferida. Teve alta em ótimo estado no sétimo dia de
pós-operatório. É acompanhado no ambulatório
de coloproctologia há 08 meses assintomático e sem
recidiva endoscópica.
|
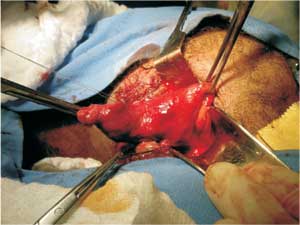
Figura 3 - Exérese transanal do pólipo. |
|
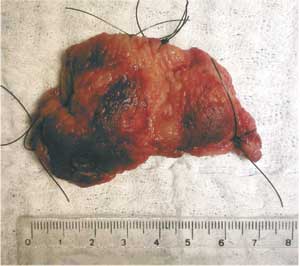
Figura 4 - Aspecto macroscópico da peça cirúrgica. |
A análise macroscópica da peça
mostrou área fibroadiposa de 3,0 x 3,5 x 0,5 cm; aos
cortes, espessura máxima da parede de 1,5 cm.
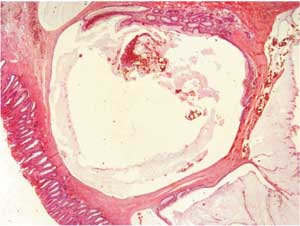
Na microscopia foram achados espaços císticos
preenchidos por muco, sem componentes
neoplásicos, caracterizando-se histologicamente como
colite cística profunda (Figura 5).
|
Figura 5 - Microscopia da peça cirúrgica, com visualização
das lesões císticas na submucosa (pequeno aumento). |
DISCUSSÃO
O primeiro relato da colite cística profunda
data de 1766, quando Stark descreveu dois casos em
pacientes com disenteria crônica
(3). Virchow, em 1863, estabeleceu o termo "colitis cystica polyposa" ao
citar um caso de cistos submucosos polipóides
(1).
Apenas em 1957, a nomenclatura colite
cística profunda foi usada, com a finalidade de diferenciar
da colite cística superficial (presença de cistos na
mucosa em pacientes com pelagra) (4).
Diversos termos têm sido usados como
sinônimos à colite cística profunda, entre eles: úlcera
retal solitária, síndrome do prolapso retal,
invasão pseudocarcinomatosa, cistos enterógenos do
reto, pólipos hamartomatosos invertidos do reto e
mucocele intestinal (7).
Com incidência similar entre os pacientes
masculinos e femininos, a faixa etária varia amplamente
- incluindo os primeiros anos de vida,
concentrando-se na terceira e quarta décadas. Um estudo
retrospectivo de 144 casos descreveu pacientes de 4 a 76 anos
de idade (4).
Herman e Nabseth (1973) classificaram a colite cística profunda em três formas, de acordo
com sua distribuição: difusa, segmentar e localizada.
Na forma difusa, encontram-se lesões em todo o
cólon, comumente associadas a doenças inflamatórias
intestinais; podem ser polipoides ou papilares vilosas,
ambas podendo apresentar ulcerações. A forma
segmentar caracteriza-se por lesões _ geralmente polipoides,
em um ou mais segmentos colônicos
(principalmente retossigmoide). A forma localizada, a mais
frequente, apresenta geralmente lesão única, polipoide com ou
sem ulceração e acomete o reto em sua parede
anterior, entre 05 e 12 cm da margem anal
(6).
A apresentação clínica é variável, sendo
relacionada à localização, à doença associada, ao
número e ao aspecto macroscópico das lesões. Entre os
principais sintomas estão a eliminação de sangue,
muco, diarreia, tenesmo, dor, cólicas abdominais e dor
retal. Ao exame físico, o toque retal pode evidenciar
nódulo ou ulceração
(5-7,13).
A avaliação endoscópica apresenta
lesões polipoides, nódulos submucosos ou ulcerações.
Os pólipos podem ser sésseis ou pediculados, únicos
ou múltiplos, e estes quando confluentes podem
formar uma massa de vários centímetros de diâmetro
(1-4).
A colite cística profunda apresenta
diagnóstico diferencial extenso. As principais categorias
incluem as neoplasias benignas e malignas, doenças
inflamatórias intestinais, infecções, colites
medicamentosas e não-medicamentosas
(10,13-16).
Há apenas dois relatos de casos nos quais
a colite cística profunda coexistia com
adenocarcinoma na mesma lesão
(4). Acredita-se que ambos representam reações teciduais locais a algum estímulo /
alteração, sendo que sua associação carece de estudos
adicionais (6).
O diagnóstico definitivo ocorre pela
análise histopatológica, indicando suas características
típicas e ausência de malignidade, sendo determinante para
a conduta adequada (2,7). Há relatos de pacientes
submetidos a ressecções cirúrgicas amplas com base
no diagnóstico equivocado de neoplasia maligna, bem
como pacientes submetidos a tratamento conservador
de adenocarcinoma mucinoso bem diferenciado
(4).
Histologicamente, situam-se na submucosa, espessando-a, eventualmente acomentendo a
muscular própria, raramente a serosa do órgão. Os cistos
são delimitados por células da mucosa colônica ou
células epiteliais (escamosas ou colunares). É comum a
comunicação do cisto com o lúmen intestinal, por
aberturas através da muscular da mucosa. A mucosa
geralmente apresenta-se edematosa, com
tendência hipertrófica ou ainda atrófica. Úlceras superficiais
são frequentes, bem como a infiltração de
linfócitos, neutrófilos, plasmócitos, fibroblastos e células
musculares lisas na lâmina própria, indicando sinais de
inflamação tissular
(1,7,8,12,13).
A etiologia exata da colite cística profunda
é controversa (5,7). A hipótese congênita da lesão
baseia-se em três pontos: estudos em embriões
evidenciaram cistos submucosos em diversos locais do
trato gastrointestinal _ embora a maioria das séries de
autópsias não tenham encontrado os cistos; casos
em pacientes pediátricos já foram relatados; há
diversos casos descritos em pacientes portadores de
síndrome de Peutz-Jeghers _ doença autossômica que
resulta na presença de hamartomas pelo tubo digestivo
(6).
A origem adquirida é aventada pela
freqüente concomitância com doenças que ocasionam
irritação crônica intestinal, como a retocolite ulcerativa,
doença de Crohn, pólipos adenomatosos, entre outros
(7). Os cistos também já foram encontrados em
cirurgias gastrointestinais que expõem áreas a traumas
persistentes, como colostomias ou anastomoses
(6). Existem diversos casos relatados de colite cística profunda
pós-radioterapia por neoplasia colorretal. Em modelos
animais de inflamação intestinal induzida (expostos a
radiação e pesticidas), as alterações encontradas
remeteram à colite cística profunda
(4).
Acredita-se que as hipóteses etiológicas
não são mutuamente excludentes. Existe a possibilidade
de que nas autópsias os cistos teriam sido pequenos
para serem visualizados ou ainda que tenham regredido.
A colite cística poderia ser causada pela persistência
dos cistos ou pela irritação e consequente inflamação
da mucosa colorretal (7).
Provavelmente, o mecanismo patogênico predominante é a isquemia
(13). Um estímulo
inflamatório causaria a hipertrofia da parede de
vênulas submucosas (ou endarterite obliterativa como após
radioterapia), reduzindo o fluxo sanguíneo,
ocasionando edema local e ulceração, por necrose mucosa
focal. Tais lesões vasculares também levariam a
defeitos na muscular da mucosa que seriam pontos
de invaginação da mucosa quando da regeneração
tissular, formando as áreas císticas
(4). Possivelmente a colite cística profunda também faz parte de um
espectro patológico que inclui a síndrome da úlcera retal
solitária e prolapso retal: a tração vascular originada
pelo prolapso originaria alteração venular
seguida de ulceração (16).
As lesões pequenas e pouco sintomáticas
são tratadas com aumento de fibras na dieta ou
enemas com corticoesteroides (2). Na persistência dos
sintomas, indica-se a remoção cirúrgica da lesão
(7). Torna-se fundamental a avaliação de causa subjacente,
como doença inflamatória intestinal ou prolapso retal,
cujo tratamento pode ocasionar a regressão da lesão
cística (7,15). O prognóstico é excelente, apresentando taxa
de recorrência extremamente baixa
(4).
CONCLUSÃO
A colite cística profunda é doença benigna
e rara, entretanto guarda íntima semelhança clínica
e macroscópica com neoplasia maligna colorretal.
Indica, ainda, frequente coexistência com outras
desordens colorretais, como as doenças inflamatórias
intestinais e prolapso retal. O tratamento consiste
majoritariamente na remoção cirúrgica da lesão e terapêutica de
doença colorretal de base.
ABSTRACT: Colitis cystica profunda comprises submucous mucus-filled cysts, located mainly in rectum and left colon.
Its etiology is controversial, with about 200 cases reported in the literature. This disease is important clinically in that
mimics colorectal malignancies. We report a case of colitis cystica profunda localized in rectum treated surgically, its follow-up
and review of the literature.
Key words: Colitis, cysts, mucus, gastrointestinal hemorrage, rectum.
Referências
1. Toro GC, Villaseca MH, Roa JCS. Colitis quística
profunda posradioterapia. Caso clínico. Rev Med Chile 2007;
135:759-63.
2. Kornprat P, Langner C, Pfeifer J, Mischinger HJ. Colitis
cystica profunda associated with rectal prolapse: report of a case.
Int J Colorectal Dis 2007; 22:1555-6.
3. Hulsmans FJH, Tio TL, Reeders JWAJ, Tyigat
GNJ. Transrectal US in the diagnosis of localized colitis
cystica profunda. Radiol 1991; 181:201-33.
4. Guest CB, Reznick RK. Colitis cystica profunda _ Review
of the literature. Dis Colon Rectum 1989; 32: 983-8.
5. Alvarez RH, P, San Miguel G, Castro B. Colitis cystica
profunda. Rev Esp Enferm Dig. 2008;100: 240-2.
6. Kim WH, Choe GY, Kim YI, Kim JP.Localized form of
colitis cystica profunda- a case of occurrence in the descending
colon. J Korean Med Sci. 1992;7:76-8.
7. Stuart M. Proctitis cystica profunda. Incidence, etiology,
and treatment. Dis Colon Rectum 1984; 27: 153-6.
8. Herman AH, Nabseth DC. Colitis cystica profunda. Arch
Surg 1973; 73: 337-41.
9. Ledesma-Medina J, Reid BS, Girdany BR. Colitis
cystica profunda. Am J Roentgenol. 1978;131:529-30.
10. Laurent V, Corby S, Meyer-Bisch L, Ciprian-Corby
S, Barbary C, Beot S, Bresler L, Régent D. Aspect IRM
d´une pseudo tumeur rectale rare associée à des
troubles dyschésiques: la "colitis cystica profunda". J Radiol
2007; 88:585-8.
11. Masahiro T, Nakamura T, Kawai H, Sawaki A, Mizuno
N, Takahashi K, Yokoi T, Yatabe Y, et al. A case of colonic
morule with colitis cystica profunda. Gastrointest Endosc
2007; 65:162-3.
12. Sztarkier I, Benharroch D, Walfisch S, Delgado J.
Colitis cystica profunda and solitary rectal ulcer
syndrome-polypoid variant: Two confusing clinical conditions. Eur J Intern
Med 2006;17:578-9.
13. Levine DS. "Solitary" rectal ulcer syndrome. Are
"solitary" rectal ulcer syndrome and "localized" colitis cystica
profunda analogous syndromes caused by rectal
prolapse? Gastroenterology 1987; 92: 243-53.
14. Madan A, Minocha A. First reported case of colitis
cystica profunda in association with Chron´s disease. Am
J Gastroenterol 2002, 97:2472-3.
15. Dolar E, Kiyici M, Yilmazlar T, Gürel S, Nak SG, Gülten
M. Colitis cystica profunda. Turk J Gastroenterol 2007; 18:206-7.
16. Wang F, Frisbie JH, Klein MA. Solitary rectal ulcer
syndrome (colitis cystica profunda) in spinal cord injury patients: 3
case reports. Arch Phys Med Rahebil 2001; 82: 260-1.
Endereço para correspondência:
Ilario Froehner Junior
R. Dep. Antônio Edu Vieira, 1620, apto. 303 - F
Pantanal, Florianópolis - SC
CEP 88040-001
Telefones: (48) 9164-2198 / (48) 8431-1627
E-mail: froehnerjr@yahoo.com.br
Recebido em 07/10/2008
Aceito para publicação em 03/11/2008
Trabalho realizado no Serviço de Coloproctologia do Hospital Universitário da Universidade Federal de Santa Catarina (HU - UFSC)